Hépatite A
L'hépatite A, , est une hépatite virale, une maladie infectieuse aiguë du foie causée par le virus de l'hépatite A, à transmission le plus fréquemment oro-fécale par des aliments ou de l'eau contaminés.

Catégories :
Hépatite - Intoxication alimentaire - Trouble nutritionnel - Infection virale - Picornaviridae
Recherche sur Google Images :
Source image : jackb.blog.lemonde.fr Cette image est un résultat de recherche de Google Image. Elle est peut-être réduite par rapport à l'originale et/ou protégée par des droits d'auteur. |
Définitions :
- maladie virale aiguë transmise par suite d'une mauvaise hygiène alimentaire ou d'un contact avec de l'eau impropre à la consommation.... (source : haemophilia)
- engendrée par le virus A de l'hépatite et transmissible par voie orale. (source : ralamenolivier.ifrance)
L'hépatite A, (anciennement connue sous le nom d'hépatite infectieuse), est une hépatite virale, une maladie infectieuse aiguë du foie causée par le virus de l'hépatite A, [1] à transmission le plus fréquemment oro-fécale par des aliments ou de l'eau contaminés. Chaque année, à peu près 10 millions de personnes sont infectées par le virus dans le monde. [2] Le temps qui s'écoule entre l'infection et la naissance des symptômes, (période d'incubation), est de deux à six semaines et la durée moyenne d'incubation est de 28 jours. [3]
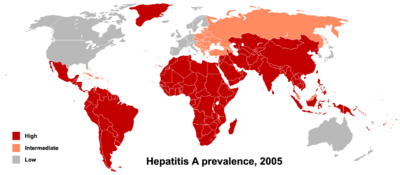
Dans les pays en développement, et dans les régions où les conditions d'hygiène sont mauvaises, l'incidence de l'infection par le virus est proche de 100% et la maladie est le plus souvent contractée dans la petite enfance. L'infection par le virus de l'hépatite A ne provoque aucun signe clinique ni aucun symptôme décelable chez plus de 90% des enfants et du fait que l'infection confère une immunité à vie, la maladie ne présente pas une importance spécifique pour la population autochtone. En Europe, aux États-Unis et dans les autres pays industrialisés, par contre, l'infection est contractée essentiellement par les jeunes adultes non immunisés, dont la majorité sont infectés par le virus au cours de voyages dans des pays présentant une forte incidence de la maladie. [3]
L'hépatite A ne présente pas de risque d'évolution vers une forme chronique et ne provoque pas de lésion hépatique chronique. Après l'infection, le dispositif immunitaire produit des anticorps contre le virus de l'hépatite A qui confèrent au malade une immunité contre de futures infections. La maladie peut être prévenue par la vaccination et le vaccin contre l'hépatite A s'est révélé efficace pour le contrôle des foyers d'épidémie dans le monde entier. [3]
| CIM-10 : | B15 | |
Virus
Le virus de l'hépatite A (HAV) est un picornavirus. C'est un virus à ARN sans enveloppe et entouré dans d'une capside protéique. Il existe un seul sérotype du virus.
Pathogénie
Après avoir été ingéré, le HAV envahit la circulation sanguine en traversant l'épithélium du pharynx ou de l'intestin. [4] Le sang transporte le virus vers sa cible, le foie, où il se multiplie dans les hépatocyte et les cellules de Kupffer (c'est-à-dire, les macrophages du foie). Il n'existe apparemment pas de cytotoxicité directe du virus et l'atteinte du foie est consécutive à la réaction immunitaire. Les virus sont excrétées dans la bile et éliminés dans les selles. Le HAV est excrété en grande quantités à peu près 11 jours avant la naissance des symptômes ou des anticorps IgM anti-HAV dans le sang. La période d'incubation est de 15 à 50 jours, et le taux de mortalité est inférieur à 0, 5%.
Transmission
Le virus se propage par voie oro-fécale et les infections se produisent fréquemment dans des circonstances de mauvaises conditions d'hygiène et de surpopulation. L'hépatite A peut être transmise par voie parentérale, mais particulièrement rarement par le sang et les produits sanguins. Les foyers de toxi-infection alimentaires ne sont pas rares, [5] et l'ingestion de coquillages ayant séjourné dans une eau polluée est associée à un risque élevé d'infection. [6]
Environ 40% des hépatites virales aiguës sont dues au HAV. [7] Les personnes infectées sont contagieuses avant la naissance des premiers symptômes, soit environ 10 jours après l'infection. Le virus est résistant aux détergents, aux acides (pH 1), aux solvants (par exemple, l'éther, le chloroforme), à la dessiccation ainsi qu'à la chaleur jusqu'à 60oC. Il peut survivre pendant des mois dans l'eau douce et l'eau de mer. Les foyers épidémiques sont typiquement liés à une source commune (par exemple, l'eau de boisson, un restaurant... ). L'infection est fréquente chez les enfants dans les pays en développement, jusqu'à atteindre une incidence de 100%, mais après l'infection, l'immunité persiste tout au long de la vie. Le HAV peut être inactivé par : le traitement au chlore] (eau potable), le formol (0, 35%, 37oC, 72 heures), l'acide peracétique (à 2%, pendant 4 heures), la béta-propiolactone (à 0, 25%, pendant 1 heure), et les ultraviolets (2 μW/cm2/min).
Symptômes
Les premiers symptômes de l'hépatite A peuvent être confondus avec ceux de la grippe, mais certains malades, surtout les enfants, ne présentent pas de symptômes du tout. Les symptômes apparaissent le plus souvent 2 à 6 semaines, (période d'incubation), après l'infection d'origine. [8]
Les symptômes qui peuvent récidiver pendant 6 à 9 mois après le début de l'infection sont les suivants :[9]
- Fatigue
- Fièvre
- Perte d'appétit
- Une perte de poids
- Douleur (s) abdominale (s)
- Nausées
- Diarrhée ou constipation
- Dépression
- Ictère, une coloration jaune de la peau ou du blanc des yeux
- Des douleurs dans le quadrant supérieur droit de l'abdomen
Diagnostic
Bien que le virus soit excrété dans les selles uniquement à la fin de la période d'incubation, le diagnostic précis peut être fait avant cette date par la détection dans le sang des anticorps IgM spécifiques du virus de l'hépatite A. [10] Les Anticorps IgM sont présents dans le sang uniquement suite à l'infection aigue par le virus de l'hépatite A. Il est décelable une à deux semaines après l'infection d'origine et persiste jusqu'à 14 semaines. La présence d'anticorps IgG dans le sang veut dire que la phase aiguë de la maladie est terminée et que la personne est à l'abri d'une nouvelle infection. Les anticorps IgG contre le HAV sont aussi retrouvés dans le sang après vaccination et les tests d'immunité contre le virus sont basés sur la détection de cet anticorps. [10]
Au cours de la phase aiguë de l'infection, les enzymes hépatiques dont l'Alanine amino transférase (ALAT) sont présents dans le sang à des niveaux bien plus élevés que la normale. Les enzymes proviennent des cellules hépatiques qui ont été endommagées par le virus. [11] Le virus de l'hépatite A est présent dans le sang (virémie), et les selles des personnes infectées jusqu'à deux semaines avant la naissance de la maladie clinique.
Complications
Les complications sont rares, mais dans un cas sur 1000, le patient peut développer une hépatite fulminante.
Traitement
Il n'existe pas de traitement spécifique de l'hépatite A. Il est conseillé aux patients de se reposer, d'éviter les aliments gras et l'alcool (qui peuvent être mal tolérés pendant quelques mois au cours de la phase de convalescence et provoquer des rechutes mineures), d'avoir une alimentation équilibrée, et de bien s'hydrater. À peu près 15% des personnes chez qui on a diagnostiqué une hépatite A présentent un ou plusieurs symptômes de rechute pendant une période de 24 mois après avoir contracté la maladie.
Pronostic
Le Centers for Disease Control and Prevention des États-Unis (CDC) a fait état en 1991 d'un faible taux de mortalité pour l'hépatite A établi à 4 décès pour 1000 cas pour la population générale, mais d'un taux plus élevé de 17, 5 pour 1000, pour les personnes âgées de 50 ans et plus. Le décès survient le plus souvent quand le patient contracte l'hépatite A tandis qu'il souffrait déjà d'une autre forme d'hépatite, tels que l'Hépatite B, l'Hépatite C ou le sida.
Prévention
L'hépatite A peut être prévenue par le vaccin contre l'hépatite A, de bonnes condition d'hygiène et d'assainissement. Le schéma vaccinal habituel comprend 1 dose suivie d'un rappel (1 dose) à administrer plutôt de 6 à 12 mois après la 1re injection. Cependant, cette 2e dose peut peut-être être administrée de façon plus tardive : jusqu'à 5 ans après la 1re dose. Les données disponibles suggèrent la persistance des anticorps anti-VHA à un niveau protecteur jusqu'à 10 ans après 2 doses d'Havrix.
Vaccin
Les vaccins contre l'hépatite A confèrent une protection contre le virus. Les vaccins contiennent des virus de l'hépatite A inactivés induisant une immunité active contre une infection future. [12]
Epidémiologie
Le HAV se retrouve dans les selles des patients infectés et les personnes à haut risque sont les voyageurs séjournant dans les Pays en développement où il existe un taux d'incidence plus élevé, [13] et ceux qui ont des contacts sexuels avec des personnes infectées ou font usage de drogues par voie intraveineuse. [14] Le CDC estime qu'aux États-Unis, il y eu 30 000 cas en 1997, et à peu près 127 000 cas nouveaux chaque année de 1980 à 1999.
Les épidémies de HAV se produisent toujours à cause d'une mauvaise hygiène des mains parmi les personnes infectées, quelquefois des employés de restaurant présentant des symptômes et négligeant de se laver les mains après leur passage aux toilettes.
Épidemies
La plus grande épidémie d'hépatite A en Amérique a frappé au moins 640 personnes (en tuant quatre) dans le nord-est de l'Ohio et le sud-ouest de la Pennsylvanie à la fin de 2003. L'épidémie a été attribuée à des oignons verts contaminés dans un restaurant de Monaca, en Pennsylvanie. [15] En 1988, 300 000 personnes à Shanghai, en Chine ont été infectées par le HAV après avoir mangé des clams provenant d'une rivière contaminée. [16]
Voir aussi
|
Références
- ↑ Ryan KJ, Ray CG (editors), Sherris Medical Microbiology, McGraw Hill, 2004, 541–4 p. (ISBN 0838585299)
- ↑ Thiel TK, «Hepatitis A vaccination», dans Am Fam Physician, vol. 57, no 7, 1998, p. 1500 [lien PMID]
- Connor BA, «Hepatitis A vaccine in the last-minute traveler», dans Am. J. Med. , vol. 118 Suppl 10A, 2005, p. 58S–62S [texte intégral lien PMID lien DOI]
- ↑ Murray, P. r., Rosenthal, K. S., & Pfaller, M. A. (2005). Medical Microbiology, " 5th ed., Elsevier Mosby.
- ↑ Brundage SC, Fitzpatrick AN, «Hepatitis A», dans Am Fam Physician, vol. 73, no 12, 2006, p. 2162–8 [lien PMID]
- ↑ Lees D, «Viruses and bivalve shellfish», dans Int. J. Food Microbiol. , vol. 59, no 1-2, 2000, p. 81–116 [texte intégral lien PMID lien DOI]
- ↑ Insert footnote text Murray, P. r., Rosenthal, K. S., & Pfaller, M. A. (2005). Medical Microbiology, " 5th ed., Elsevier Mosby.
- ↑ Hepatitis A Symptoms, 2007-05-17, eMedicineHealth. Consulté le 2007-05-18
- ↑ Hepatitis A : Fact Sheet, 2007-08-09, Center for Disease Control
- Stapleton JT, «Host immune response to hepatitis A virus», dans J. Infect. Dis. , vol. 171 Suppl 1, 1995, p. S9–14 [lien PMID]
- ↑ Musana KA, Yale SH, Abdulkarim AS, «Tests of liver injury», 2004
- ↑ Anaxim
- ↑ Chapter 4 - Hepatitis, Viral, Type A - Yellow Book | CDC Travelers'Health
- ↑ Hepatitis A : Fact Sheet | CDC Viral Hepatitis
- ↑ Hepatitis A Outbreak Associated with Green Onions at a Restaurant - Monaca, Pennsylvania, 2003
- ↑ Murray, P. r., Rosenthal, K. S., & Pfaller, M. A. (2005). Medical Microbiology, " 5th ed., Elsevier Mosby.
Liens externes
- NIAID Bioinformatics Resource Center)
- CDC's hepatitis A links
- CDC's hepatitis A Fact Sheet
Recherche sur Amazone (livres) : |
Voir la liste des contributeurs.
La version présentée ici à été extraite depuis cette source le 07/11/2009.
Ce texte est disponible sous les termes de la licence de documentation libre GNU (GFDL).
La liste des définitions proposées en tête de page est une sélection parmi les résultats obtenus à l'aide de la commande "define:" de Google.
Cette page fait partie du projet Wikibis.

 Accueil
Accueil Recherche
Recherche Début page
Début page Contact
Contact Imprimer
Imprimer Accessibilité
Accessibilité